Choroba charakteryzuje się wyraźnie odgraniczonymi, jasnymi plamami, które najpierw są częściowo, a następnie całkowicie odbarwione. Proces ten spowodowany jest destrukcją bądź uszkodzeniem struktury melanocytów naskórka. Powstałe plamy, chociaż początkowo są niewielkie, mogą się stopniowo powiększać oraz wykazują tendencę do rozsiewania się bądź łączenia małych plamek w większe skupiska. Ich występowanie często jest symetryczne, a ich powiększaniu się może towarzyszyć świąd skóry.
- Bielactwo może pojawiać się na każdej części ciała, jednak najczęściej spotyka się występowanie zmian bielaczych na dłoniach, przedramionach, w dołach pachowych, stopach bądź twarzy, najczęściej w okolicy ust lub oczu. Jako że bielactwo nabyte jest chorobą autoimmunologiczną, istnieją schorzenia, które bardzo często z nim współistnieją. Wśród nich znajdziemy: autoimmunologiczne zapalenie tarczycy, cukrzycę 1 bądź 2 stopnia, chorobę Addisona, łysienie plackowate, niedokrwistość złośliwą, toczeń układowy, chorobę Gravesa-Basedowa, miastenię. Dodatkowo zdarza się, że u chorych na bielactwo występują również zaburzenia wzroku oraz słuchu w skutek utraty melanocytów w uchu wewnętrzym czy zmianom w naczyniówce bądź siatkówce oka. - wyjaśnia Anna Mackojć, trycholog, ekspert Instytutu Trychologii.
Do powstawania nowych plam bielaczych bądź rozprzestrzeniania się już istniejących często przyczynia się pojawianie się nowego ogniska w miejscu urazu mechanicznego – jest to tzw. Objaw Köbnera. Również oparzenia słoneczne, stres, inne ogólnoustrojowe choroby o ciężkim przebiegu mają swój udział w rozszerzaniu się istniejących zmian skórnych.
Wszystko ma swój początek w autoimmunologicznym procesie niszczenia melanocytów. Dużą rolę odgrywa oczywiście genetyka i predyspozycje, ale również niekorzystne czynniki środowiskowe. Głównym czynnikiem sprawczym są Limfocyty T cytotoksyczne. Budowa oraz funkcje melanocytów u osób z bielactwem są zaburzone, co prowadzi do pobudzania za pomocą keranocytów i komórek Langerhansa do produkowania limfocytów T, które działają destrukcyjnie na komórki melanocytowe, co skutkuje pojawianiem się właśnie plam bielaczych.
U części chorych zauważono rónież tendencję do nadmiernego gromadzenia się w naskórku H2O2 – nadtlenku wodoru – jego wpływ jest również toksyczny na komórki melanocytowe. Często to właśnie zwiększona podatność na stres oksydacyjny uruchamia cały proces powstawania zmian w obrębie melanocytów i uaktywnia proces powstawania zmian w skórze.
Leczenie powinno zostać włączone jak najszybciej od czasu pojawienia się zmian – daje to większe szanse na szybką i, co ważne, dłużej trwającą repigmentację.
Najczęściej stosowane terapie opierają się na miejscowym działaniu maści z glikokortykosteroidami, preparatach z pochodnymi witaminy D3, stosowane są również miejscowe inhibitory kalcyneuryny. Duże efekty daje również stosowanie fototerapii, która stymuluje melanogenezę, w niektórych przypadkach blokując nawet cytotoksyczne Limfocyty T działające destrukcyjnie na melanocyty.
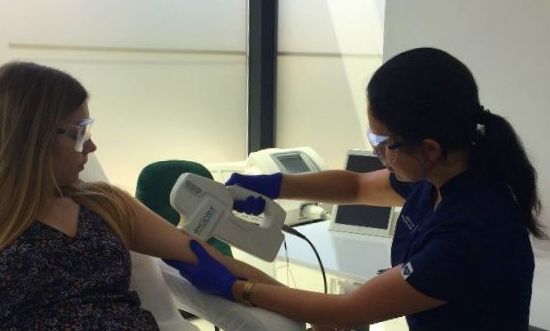
Jedną z takich terapii, wyróżniającą się dużą efektywnością jest zastosowanie na zmiany bielacze systemu excimemerowego Exciplex. Działa on na zasadzie wytworzenia monochromatycznego promieniowania UVB o długości fali 308 nm działając destrukcyjnie na cytotoksyczne Limfocyty T, powodujące plamy bielacze. Potwierdzone jest również miejscowe działanie immunosupresyjne i co istitne – stymulacja procesów melanogenezy. Wysoką skuteczność naświetlań potwierdza aż 186 badań klinicznych i badań naukowych, udowodniona jest również redukcja Limfocytów T aż do 96% po terapii. Pierwsze efekty można zaobserwować już po kilku zabiegach, lecz dużo zależy od samego organizmu – efekty są bardzo indywidualne. Zabiegi są bezinwazyjne oraz bezbolesne.